<この記事を読んでわかること>
・無呼吸症候群の病態がわかる
・無呼吸症候群による脳梗塞のリスクがわかる
・脳梗塞リスクをあげる無呼吸症候群の症状がわかる
睡眠中に脳への酸素供給が低下してしまう無呼吸症候群では、本人が自覚しにくい状態で身体に多大なストレスがかかってしまいます。
その結果、脳梗塞や不整脈、心筋梗塞などの命に関わる疾患のリスクが増大することも知られており、早期対策が肝要です。
この記事では、無呼吸症候群が招く脳梗塞の脅威について解説します。
無呼吸症候群とは?そのメカニズムと脳梗塞リスクへの影響

無呼吸症候群とは、何らかの原因で睡眠中に呼吸が一時的に完全に止まる、もしくは減弱することで、脳への酸素供給が低下してしまう病気です。
原因別に、大きく下記の2つに大別されます。
- 中枢性睡眠時無呼吸症候群
- 閉塞性睡眠時無呼吸症候群
中枢性睡眠時無呼吸症候群とは、呼吸能力を司る呼吸中枢が何らかの原因で障害されることで、呼吸する指令がそもそも飛ばず、無呼吸になる病気です。
主な原因としては脳出血や脳梗塞、くも膜下出血などの脳血管障害が挙げられます。
次に、閉塞性睡眠時無呼吸症候群とは呼吸能力があるにも関わらず、呼吸する際の空気の通り道である気道が何らかの原因で閉塞し、無呼吸になる病気です。
主な原因としては小顎・巨舌・扁桃肥大・アデノイド・肥満などの解剖学的問題が挙げられます。
どちらの無呼吸症候群でも、脳梗塞の発症リスクが高まることが知られています。
呼吸が止まるたびに脳が酸欠!無呼吸症候群が脳梗塞を引き起こすメカニズム
では、なぜ無呼吸症候群で脳梗塞の発症リスクが高まるのでしょうか?
これは、睡眠中に呼吸が減弱、もしくは完全に止まってしまうことで脳が酸欠状態に陥り、そのストレスで持続的に交感神経が活性化するためです。
持続的な交感神経の活性化は、高血圧や糖尿病などの生活習慣病の発症リスクを高めることが知られています。
その状態が継続されると、動脈硬化が進展して動脈が細く・固くなっていくため、長期的に見て心筋梗塞や脳血管障害の発症リスクが増加することが知られています。
無呼吸症候群が脳への血流に与える影響:脳梗塞発症の危険度
では、実際に無呼吸症候群ではどの程度脳梗塞発症の危険度が増すのでしょうか?
1022例の睡眠時無呼吸症候群の患者を対象に行われた海外の研究では、重症患者の場合は脳梗塞・脳出血の発症リスクが3.3倍になると報告されています。
また、日本循環器学会によれば、軽症例であっても脳卒中の発症リスクが2.89倍高まるとされており、いかに危険かが分かります。
先述したように、閉塞性睡眠時無呼吸症候群の患者で脳梗塞を発症した場合、呼吸中枢が障害されれば中枢性睡眠時無呼吸症候群を併発する可能性もあり、注意が必要です。
また、脳梗塞によって舌下神経が障害されれば舌根沈下が起こりやすく、さらなる気道狭窄を招くと閉塞性睡眠時無呼吸症候群の悪化の可能性もあるため、早期に対策すべき疾患です。
脳梗塞の前兆としての無呼吸症候群の症状
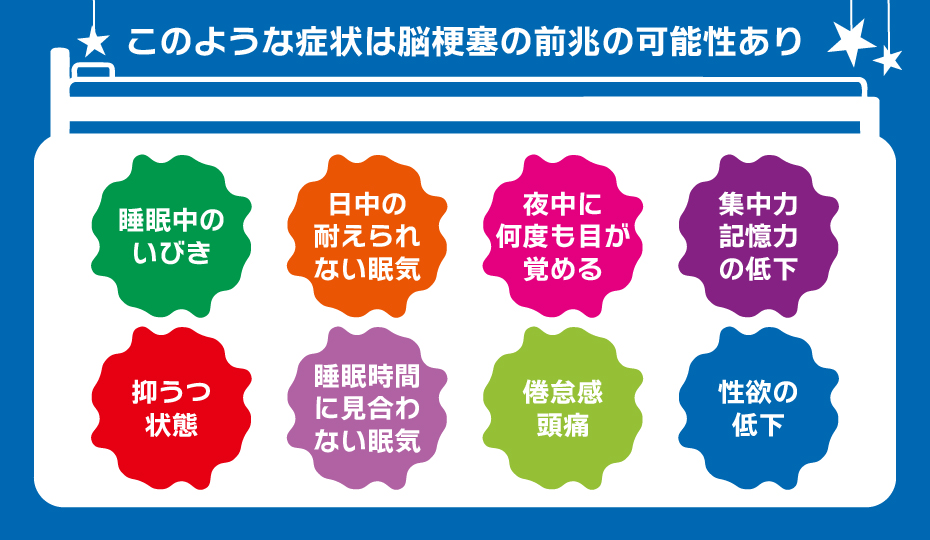
脳梗塞の前兆としての無呼吸症候群の症状としては、下記のような症状が挙げられます。
- 睡眠中のいびき
- 日中の耐えられない眠気
- 夜中に何度も目が覚める
- 集中力や記憶力の低下
- 抑うつ状態
- 睡眠時間に見合わない眠気
- 倦怠感・頭痛
- 制欲の低下
無呼吸症候群は睡眠中に生じるため、本人は自覚しにくい病気です。
そのため、家族やパートナー、友人が睡眠中に激しいいびきをかいている場合は指摘してあげると良いでしょう。
また、日中にこれらの症状を認める場合は本人でも自覚でき、無呼吸症候群を発症している可能性があるため、早期に医療機関を受診するようにしましょう。
まとめ
今回の記事では、無呼吸症候群が招く脳梗塞の脅威について詳しく解説しました。
無呼吸症候群は睡眠中に取り込める酸素量が低下し、身体や脳が持続的な低酸素状態に見舞われる病気です。
持続的な低酸素状態によって身体には多大なストレスがかかり、高血圧や糖尿病などの生活習慣病・さらには不整脈や脳血管障害の発症リスクが増大することが知られており、早期に治療が必要な病気です。
無呼吸症候群の治療自体は、ダイエットや体位療法・CPAPの導入などが挙げられますが、これらの治療が遅れ、脳梗塞を発症してしまうと身体に後遺症が残ってしまう可能性があります。
仮に後遺症が残った場合、現状ではリハビリテーションが唯一の改善策ですが、近年では再生治療が新たな治療法として非常に注目されています。
また、脳梗塞・脊髄損傷クリニックでは、「ニューロテック®」と呼ばれる『神経障害は治るを当たり前にする取り組み』も盛んです。
「ニューロテック®」では、狙った脳・脊髄損傷部の治癒力を高める治療『リニューロ®』を提供しています。
また、神経機能の再生を促す再生医療と、デバイスを用いたリハビリによる同時治療「同時刺激×神経再生医療Ⓡ」によって、無呼吸症候群に伴う脳梗塞後の後遺症の改善が期待できます。
よくあるご質問
- 無呼吸症候群は脳にどのような影響がありますか?
- 無呼吸症候群によって、睡眠中に取り込める酸素の量が低下してしまうため、脳は十分に休むことができなくなります。
その結果、日中に我慢できないほどの眠気が生じたり、集中力・記憶力の低下を招きます。 - 睡眠時無呼吸症候群で脳梗塞になる原因は何ですか?
- 睡眠時無呼吸症候群で脳梗塞になる原因は、持続的な低酸素状態による交感神経の活性化です。
交感神経の活性化に伴い、高血圧や糖尿病の発症リスクが増加し、それによって脳梗塞の発症リスクも増加します。
Obstructive Sleep Apnea as a Risk Factor for Stroke and Death|NEJM:https://www.nejm.org/doi/full/10.1056/NEJMoa043104
2023年改訂版循環器領域における睡眠呼吸障害の診断・治療に関するガイドライン|日本循環器学会:https://www.j-circ.or.jp/cms/wp-content/uploads/2023/03/JCS2023_kasai.pdf
関連記事

脳梗塞の後遺症には生活環境・リハビリテーションによる管理が有効です。この記事を読めば脳梗塞後遺症にはどのような生活環境・リハビリテーションが有効か知ることができ、また再生医療による治療も選択肢となることを知ることができます。この記事を読んで、脳梗塞の後遺症について知り不安を解消しましょう。

今回は脳梗塞発症の年代別ピークと予防策について解説します。年齢とともに発症が増加しますが、60〜70歳代がピークです。でも、最近では若年層の発症が増加しております。発症は生活習慣と密接な関連があるため、食生活の乱れ、運動不足、喫煙などの習慣を改め、高血圧、高脂血症、糖尿病などの生活習慣病にならないことが予防策です。
外部サイトの関連記事:睡眠時無呼吸症候群と脳梗塞の関係性